Право на достойную смерть

Только в Киеве ежегодно от неизлечимых болезней умирает примерно 25 000 человек, при этом 80% из них страдают от боли из-за отсутствия адекватной паллиативной помощи. Эксперты, врачи и правозащитники объясняют, почему в Украине сложилась такая ситуация с помощью смертельно больным людям.
Ксения Шаповал, менеджер программы «Громадського здоров'я» международного фонда «Возрождение», рассказывает, что их фонд последние СЕМЬ ЛЕТ работает над созданием такой системы паллиативной помощи, которая обеспечит права всех тяжелобольных пациентов на доступ к обезболивающемуо.
«Эта проблема касается не только людей пожилого возраста или пациентов с онкологическими диагнозами. Это может касаться и детей, и молодых людей. Мы привлекаем внимание к тем проблемам, о которых чаще всего хочется молчать. Потому что вопрос смерти и умирания является табуированным», - говорит она.
Разрушить ассоциации с неизлечимостью
Паллиативная помощь - это, прежде всего, подход к больному. И в Украине от кардинально отличается от зарубежного. Как рассказала Леся Брацюнь, советник министра здравоохранения, если пациенту за рубежом установили диагноз, который невозможно вылечить современными методами, то к нему применяется очень человечный и милосердный подход. Диагноз сообщают ему самому, а не его родственникам, которые затем будут скрывать правду от больного.
Кроме того, сама дефиниция паллиативной помощи в Украине отличается от той, которую использует Всемирная организация здравоохранения. Об этом заявил Андрей Славуцкий, консультант ВОЗ и председатель благотворительного фонда «Эпиона». По его словам, ВОЗ говорит о поддержке человека с диагнозом болезни, угрожающей жизни, в то время как в Украине речь идет о помощи людям с неизлечимыми болезнями. Это значительный психологический фактор, который изначально настраивает человека на негатив и разочарование.
Он считает, что прежде всего необходимо разрушить ассоциации паллиативной помощи с неизлечимостью, это поможет паллиативным больным прожить более долгую и качественную жизнь. «Что значит установить диагноз «неизлечимая болезнь» и ассоциировать с ним начало паллиативной помощи? Мы сами себе ставим очень серьезные рамки, создаем проблемы. Жесткая ассоциация установления диагноза неизлечимой болезни с началом оказания паллиативной помощи приводит к нивелированию этой помощи. Потому что человек не понимает болезни, он хочет жить, оттягивает до последних дней. Мы теряем много больных среди тех, кому можно было бы еще долгие месяцы обеспечивать качественную жизнь. Это не просто медицина - это философия. Не каждый врач способен выйти один на один с таким больным», - рассказывает Славуцкий.
«Уровень больного: у него уже был поставлен диагноз болезни, угрожающей жизни, который предусматривает серьезные терапевтические подходы, которые кроме боли, вызывают различные побочные эффекты, но человек борется до последнего, чтобы выжить. Наступает момент, когда после 15-20-й химиотерапии он, истощенный и со страшным болевым синдромом, попадает в паллиатив. Это как поставить крест на человеке. Это психологически очень тяжело. С человеческой точки зрения ВОЗовский подход говорит о том, что паллиативная помощь должна начинаться с момента установления диагноза болезни, угрожающей жизни. Она не ассоциируется с неизлечимостью. Эта «серая зона» может длиться очень долго, месяцами и годами», - говорит Славуцкий.
Также он отмечает, что нужно изменить подход к паллиативной помощи на уровне популяции, государственных решений, ведь поддержке нуждаются гораздо больше больных, чем считает официальная статистика.
«Мы сегодня говорим о паллиативной помощи и потребности помочь больным, исходя из того, сколько из них умерло. По методологии расчета, из 100% примерно 80% нуждались в паллиативной помощи; таким образом, в Киеве за год умирает 32-33 тысячи больных, следовательно, по расчетам, 24-25 тысяч нуждались в паллиативной помощи. Но всех больных из «серой зоны», которые действительно нуждаются в такой помощи, мы не учитываем. Я считаю, что такой подменой понятий нельзя оперировать. Мы должны обсуждать всю проблему и назвать вещи своими именами. Пока мы говорим, 25 тысяч, а может 100 тысяч и 150 тысяч страдают», - пояснил Славуцкий.
Хосписы: от мировых стандартов до бараков
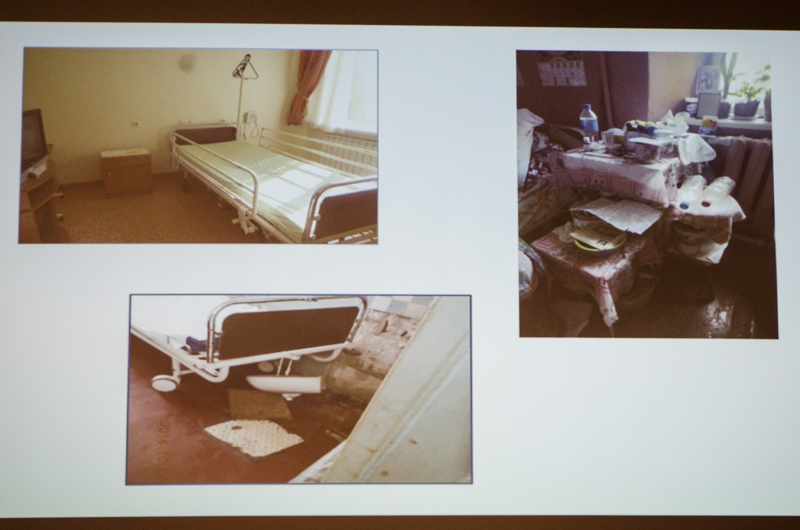
С 2014 года представители Офиса уполномоченного по правам человека получили мандат на посещение хосписов - лечебных учреждений для паллиативных больных. Ирина Сергиенко, представитель Офиса омбудсмена, рассказывает, что сначала попасть внутрь таких заведений было сложно из-за сопротивления и непонимания их руководителей.
«Когдамы начали проводить мониторинговые визиты, зайти сначала было очень трудно, потому что наш мандат представителей секретариата омбудсмена и представителей общественности дает право зайти ночью, в выходной. Но не всегда руководитель учреждения здравоохранения, больницы или хосписа считает нужным нас впускать. Они думают, что это их вотчина, и никто не должен видеть, что там происходит», - говорит она.
Сергиенко продемонстрировала фото из различных хосписов, которые посетил Национальный превентивный механизм. Они показали, что условия могут быть как образцовыми, так и со всеми возможными нарушениями, такими как отсутствие лифта в многоэтажных заведениях с лежачими больными и полная антисанитария.





В тему: Канадские врачи: нашим профессорам до их «участковых» - как до Торонто ползком
Снять с общества розовые очки
Сегодня сфера паллиативной медицины окружена мифами, которые не позволяют врачам качественно выполнять свою работу, а больным - получить законную помощь. Международный фонд «Возрождение» организовал информационную кампанию #ЗнімайРожевіОкуляри, чтобы привлечь внимание к проблемам паллиативной помощи в Украине, отстоять право больных не терпеть боль.
«Много лет мы пытаемся донести до общества и чиновников необходимость признания прав пациентов не терпеть боль. Часто, когда обращаешься к врачу, создается впечатление, что он в розовых очках и не понимает, что за каждой болезнью - огромная трагедия целой семьи», - объясняет Ксения Шаповал.
Врач и правозащитник Андрей Роханский отмечает, что в Украине медработники не несут никакой ответственности за неназначение обезболивающих препаратов, привлечь за это к ответственности не удалось ни одного из них. Зато бытует мнение, что наркотические препараты, которые они выпишут больным, попадут не в те руки, и им придется отвечать перед наркоконтролем. Впрочем, по словам Роханского, сейчас не зафиксировано таких случаев. Поэтому эту мифологию необходимо разрушать.
Еще одной причиной отказа врачей назначать обезболивающие Роханский называет особенности высшего медицинского образования в 1980-х годах, ведь те, кто тогда учился, сейчас активно работают. Тогда, по словам Роханского, медицина была ориентирована не на пациентов, а на набор функций, которые врач должен уметь выполнять.
Леся Брацюнь добавляет, что проблема отечественной медицины еще и в страхе врачей назначать препараты, с которыми они раньше не сталкивались. Например, в Украине до сих пор боятся выписывать таблетированный морфин, хотя он существует уже четыре года.
По словам Роханского, очень часто врачи отказываются заниматься паллиативными больными, разводят руками и говорят, что не могут ничего сделать.
«Люди, которым за 70, верят своему врачу, он для них авторитет. Он должен сказать: почему вы валяете дурака, давайте назначим препараты, которые вам нужны. Но он говорит: отстаньте, больше не зовите меня. Он еще может рассказать, что больной скоро выздоровеет, а если принимать препараты, то станет наркозависимым. Это основной круг проблем, с которыми мы сталкиваемся», - говорит он.
Исследование показало, что лишь в 10-15% респондентам обезболивание было назначено по всем стандартам, утверждает Роханский.
«Стандарты паллиативной помощи закрепляются международными обязательствами, которые говорят, что если человеку не давать обезболивающее, то это пытка», - добавил он.
Мобильные бригады вместо койко-мест
Качество паллиативной помощи не измеряется количеством хосписов или койко-мест. Ее цель - сделать жизнь больного максимально качественной, избавить его от боли и окружить комфортом. Если больной хочет остаться дома - он имеет право остаться и получить помощь там, где ему удобно. По словам Славуцкого, на западе более 80% паллиативных больных лечатся дома, большинство из них дома и умирает. В больницу попадают только тогда, когда действительно этого хотят или когда им необходима интенсивная терапия.
«В среднем больные проводят в палате 14-15 дней. Остальное время они находятся дома, с ними работают выездные бригады», - рассказал Славуцкий.
Он считает, что Украина должна идти именно таким путем. В Киеве сейчас есть примерно 110 койко-мест для паллиативных больных, оптимальное количество - 350-400, не больше. Однако необходимо развивать предоставление помощи на дому, создавать для этого мобильные бригады, децентрализовать паллиативную помощь и перенести ее ближе к больному.
Кроме того, в развитых странах практикуют услугу респиса: больного на несколько недель забирают в лечебное учреждение, чтобы дать его родным отдохнуть, ведь постоянное сопровождение такого человека обессиливает семью физически и психологически.
По словам Славуцкого, паллиативные отделения должны использоваться именно с такой целью, а не как последнее пристанище больного, где ему остается только умереть.
—
Ганна Чабарай, опуюдиковано в издании Тиждень.UA
Перевод: Аргумент
|









